Elhízás és anyagcsere-szindróma, túl nagy az ellenség, hogy csak szikével kell küzdeni
A 30 kg/m 2 testtömeg-indexként (BMI) definiált elhízás globális járványsá vált. A prevalencia növekszik, és jelenleg a nyugati népesség 30% -a elhízott, míg
15% -ának súlyos elhízása van (BMI> 35 kg/m 2) [1].
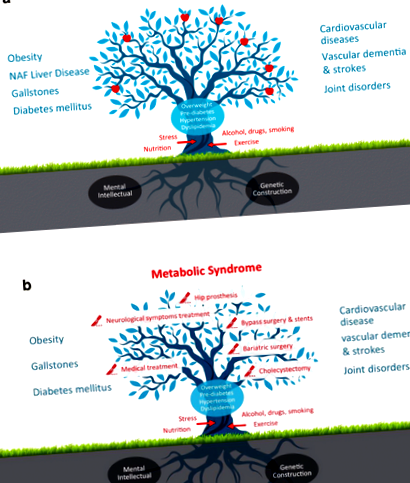
Az elhízás megnövekedett életkori kockázatot jelent a krónikus rendellenességek sokasága szempontjából, és szorosan összefügg a cukorbetegség, az epekövek, az alkoholmentes zsírmájbetegség, a krónikus veseelégtelenség, a szív- és érrendszeri megbetegedések, a rákos megbetegedések sokféle típusa és az osteoarthritis megjelenésével (1a. ).
Az elhízás növekedése miatt az 50 év feletti lakosság több mint 50% -a szenved egy vagy több krónikus betegségben. Az elhízott emberek átlagos életkorának egy krónikus betegséggel kell megküzdenie 30 évre (férfiak) és 40 évre (nőstény). Az elhízottak relatív halálozási kockázata 2,7-re emelkedik, ami akár 8 évvel is csökkenti a várható élettartamot [2]. Az Egészségügyi Világszervezet szerint az elhízás közvetlenül a világszerte bekövetkezett halálesetek 5% -ához kapcsolódik, ami az éves globális halálozás 59 millióból 2,8 milliót jelent [3]. Csak az elhízás gazdasági globális hatása 2,0 billió amerikai dollár, ami a világ bruttó hazai termékének 2,8% -a [4]. Az elhízás mára a legnagyobb veszélyt jelentette a közegészségre. Például, míg a tüdőrák előfordulásának kockázata az egész életen át fennáll
16% a fiatal dohányosoknál, a túlsúlyos serdülőknél a metabolikus szindróma kialakulásának valószínűsége csaknem 100%. Az USA-ban az elhízás már meghaladta a dohányzást a minőséghez igazított életévek szempontjából.
Az elhízás és a metabolikus szindróma kialakulásának következménye, hogy a betegek elkerülhetetlenül kifejlesztik a műtéti terápia indikációit. Az elhízott betegek életében nagy a kockázata olyan műtéti beavatkozásoknak, mint például kolecisztektómia, érrendszeri stentelés, koszorúér bypass műtét és/vagy ízületpótlások. Sok elhízott betegnél kialakul a bariatrikus műtét indikációja, például a gyomorhüvely és a Roux-en-Y gyomor bypass. A bariatrikus eljárások hosszú távú testsúlycsökkenést, jobb cukorbetegség-szabályozást és csökkent teljes mortalitást eredményeznek [5].
Bár a bariatri műtét ezen sikerét győzelemnek köszönhetjük az elhízás elleni küzdelemben, van egy fontos oldala. Ha továbbra is elfogadjuk a súlyos elhízás 15% -os előfordulását (a nemzetközi iránymutatásban a bariatrikus műtétek küszöbét), akkor egészségügyi rendszerünk nem lesz képes megbirkózni a növekvő egészségügyi fogyasztással [5]. A világ népességének növekedése 2030-ban 8,5 milliárd emberre nő, 12 év múlva 1,3 milliárd ember fog kifejleszteni egy indikációt a bariatrikus műtétre.
Felmerül a kérdés, hogy ez kívánatos fejlemény-e. A valódi kérdés itt az, hogy az elhízás (következményeinek) műtéti pallérozására kell-e összpontosítanunk, vagy erőforrásainkat és energiáinkat annak kiváltó okára tereljük-e. A metabolikus szindróma öl, és a legrosszabb még várat magára. Az egészségügy újratervezése, amely az ellátás innovációjára összpontosít, nem pedig csak a műszaki innovációra, létfontosságú. Míg a technikai újítások stratégiája hatékony volt a fertőző betegségek (pl. Higiénia, antibiotikumok és antivirális terápiák) terén, és egyre hatékonyabb az onkológiában (kemoradioterápia és immunterápia), a metabolikus szindróma teljesen más megközelítést igényel.
A bariatrikus műtétek középszerű, hosszú távú költséghatékonyságán és a metabolikus szindróma egészének tüneti kezelésének hosszú távú negatív költség-haszon eredményén kívül további kérdések merülnek fel. A robbanó egészségügyi fogyasztás rontja a hagyományos betegségellátási rendszer fenntarthatóságát, amelyben élünk. Mi, mint sebészek, már nem folytathatjuk a puszta „alma szedését a fáról” (1b. Ábra), és elfordíthatjuk a tekintetünket, amikor rájövünk, hogy több betegségek egészségtelen jövőbeli évtizedeiben történő megelőzésére van szükség.
Foglalkoznunk kell a filozófiai/etikai kérdéssel is: elfogadható, de elkerülhetetlen evolúció, ha a társadalom elfogadja az emberiség folyamatos metabolikus degenerációját? Ez egyértelműen tágítja a probléma perspektíváját. Nagyon “obesogén” környezetben élünk, és a betegeket áldozatoknak tekintik, miközben gyakran nincsenek tisztában azzal, hogy saját magatartásuk hogyan járul hozzá a közvetlen betegségekhez [6]. Noha önfelelősséggel bírunk, nem vagyunk képesek életmódunkat megváltoztatni, és egyszerűen megengedjük, hogy az élelmiszer-, az alkohol- és a dohányipar táplálja ezt az „obezogén” világot.
A műszaki és orvosi újítások kora ellenére, és annak ellenére, hogy az egészségügyi ellátás Nyugat-Európában még soha nem volt ilyen magas színvonalú, még soha nem voltunk távolabb az „egészséges öregedéstől”.
Mi, mint orvosi szakemberek, változást hozhatunk. Elengedhetetlen annak felismerése, hogy a metabolikus szindróma csendes gyilkos, az egészségügy újratervezése, amely a gondozás innovációjára összpontosít, nem pedig kizárólag a műszaki innovációra [7]. A tüneti beavatkozási kezeléseken kívül nem műtéti megközelítésre van szükség a betegek életmóddal és egészséges hozzáállással kapcsolatos öntudata felé, hogy csökkenjen az egészségügyi fogyasztás egy fenntarthatóbb globális egészségügyi rendszer felé.
Ezért az elhízott betegeket, akiknél a metabolikus szindrómával összefüggő betegségek egyike jelentkezik, mind orvosi, mind műtéti és integrációs megközelítésben figyelembe kell venni, életmóddal és egészségfejlesztéssel kapcsolatos beavatkozásokat kínálva minden metabolikus szindrómával összefüggő betegségben szenvedő műtéti beteg számára. A multidiszciplináris életmódbeli ambulanciák a műtéti kezelés integrált részeként segítenek a betegeknek abban, hogy megakadályozzák őket egy második vagy harmadik egészségügyi esemény bekövetkezésében. Fenntartható életmódbeli változások csak akkor érhetők el, ha a betegek, sebészek, endokrinológusok, életmód edzők, dietetikusok, pszichológusok és sok más egészségügyi szolgáltató összefog. Orvosként tudásunk és felhatalmazásunk van mind a betegek, mind a lakosság és a társadalom befolyásolására, hogy megértessük velük, hogy a metabolikus szindróma megelőzése létfontosságú a fenntartható egészségügyi rendszer fenntartásában.
Kiegészítő, holisztikus megközelítésre van szükség a metabolikus szindrómával összefüggő betegségek tüneti - előnyös konzervatív - kezelésének kombinálásával megelőző megközelítéssel a jövőbeni anyagcsere romlásának csökkentésére vagy megelőzésére. A metabolikus szindróma túl nagy ellenség ahhoz, hogy csak szikével lehessen vele szemben harcolni.
Hivatkozások
Ng M, Fleming T, Robinson M és mtsai. A túlsúly és az elhízás globális, regionális és országos előfordulása gyermekek és felnőttek körében 1980 és 2013 között: szisztematikus elemzés a globális betegségterhelésről szóló tanulmány 2013. Lancet. 2014; 384 (9945): 766–81.
Kelly T, Yang W, Chen CS és mtsai. Az elhízás globális terhe 2005-ben és előrejelzések 2030-ig. Int J Obes. 2008; 32 (9): 1431–7.
Egészségügyi Világszervezet. Elhízás és túlsúly. 2018. http://www.who.int/en/news-room/fact-sheets/detail/obesity-and-overweight. Hozzáférés: 2018 DEC 01.
Statistica. A globális bruttó hazai termék (GDP) folyó árakon 2012 és 2022 között (milliárd amerikai dollárban). https://www.statista.com/statistics/268750/global-gross-domestic-product-gdp. Hozzáférés: 2018 DEC 01.
Puzziferri N, Roshek 3. TB, Mayo HG és mtsai. Hosszú távú nyomon követés bariatrikus műtét után: szisztematikus áttekintés. JAMA. 2014; 312 (9): 934–42.
Brehm BJ, Spang SE, Lattin BL és mtsai. Az energiafogyasztás szerepe az elhízott, alacsony zsírtartalmú és alacsony szénhidráttartalmú étrendben szenvedő nők súlycsökkenésében. J Clin Endocrinol Metab. 2005; 90 (3): 1475–82.
Bohmer RM. Az egészségügyi átalakítás kemény munkája. N Engl J Med. 2016; 375 (8): 709–11.
- Táplálkozás - Kivonat - Metabolikus szindróma és elhízás gyermekkorban és serdülőkorban - Karger
- Az elhízás és a metabolikus szindróma a súlyos influenza kockázati tényezője, a COVID-19
- Elhízás, metabolikus szindróma és szexuális diszfunkció férfiaknál - Esposito - 2011 - Klinikai
- A metabolikus szindróma megelőzése kóros elhízásban rezisztencia edzéssel
- Prepuberalis elhízás (az adiposogenitalis szindróma) Átmeneti tárgyi patológia SpringerLink