Az étkezés utáni lipémia mint kardiovaszkuláris betegség kockázati tényezője
Írta: Neil Francis Amba és Leilani B. Mercado-Asis
Beküldve: 2019. március 21. Felülvizsgálat: 2019. szeptember 26. Megjelent: 2019. november 6
Absztrakt
Az étkezés utáni lipémiát (PPL) a lipidek, különösen a trigliceridek (TG) és a trigliceridekben gazdag lipoprotein szint étkezés utáni elhúzódó és megnövekedett szintje jellemzi. Egyre több bizonyíték áll rendelkezésre arról, hogy az étkezés utáni lipémia a szív- és érrendszeri betegségek jelentős kockázati tényezője az ateroszklerózisban és az endothel diszfunkciójában okozó szerepe miatt. Ennek komoly következményei vannak, mert a közös táplálkozási szokásokat a magas zsírtartalom és az étkezés fogyasztása jellemzi; ennélfogva a legtöbb étkezés utáni állapotban lesz, ami a magas lipidszint gyakori és tartós kitettségét eredményezi. Az áttekintés bemutatja az étkezés utáni lipémia, mint a szív- és érrendszeri megbetegedések kockázati tényezőjének szerepét, valamint annak összefüggését más kardiovaszkuláris rizikótényezőkkel, nevezetesen a cukorbetegséggel és az elhízással. Emellett ajánlásokat fogunk bemutatni az étkezés utáni lipémia diagnózisáról és kezeléséről.
Kulcsszavak
- étkezés utáni lipémia
- étkezés utáni diszlipidémia
- endothel diszfunkció
- hipertrigliceridémia
fejezet és a szerző információi
Szerzői
Neil Francis Amba
- Endokrinológiai és anyagcsere szekció, Orvostudományi Kar, Orvostudományi és Sebészeti Kar, Santo Tomas Egyetem, Manila, Fülöp-szigetek
Leilani B. Mercado-Asis *
- Endokrinológiai és anyagcsere szekció, Orvostudományi Kar, Orvostudományi és Sebészeti Kar, Santo Tomas Egyetem, Manila, Fülöp-szigetek
* Az összes levelezést címezze: [email protected]
A szerkesztett kötetből
Szerk .: Samy I. McFarlane
1. Lipoprotein anyagcsere
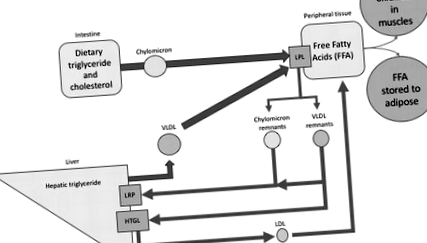
A lipoproteinek felelősek a koleszterin és a triglicerid eloszlásáért a belekből és a májból a perifériás sejtekbe. A lipoproteinek eloszlásának és anyagcseréjének folyamata szorosan összefügg az energia-anyagcserével és a takarmány-gyors ciklussal. A triglicerideket (TG) az étrendi szabad zsírsavakból és az enterocitákban található glicerinből szintetizálják. Foszfolipidekkel és koleszterinnel együtt apolipoproteinekkel, főleg apoB-48-mal chilomicron részecskékké alakulnak (apo A, C, E is jelen vannak). Ezek a TG-ben gazdag részecskék a bél nyirokán keresztül jutnak be a plazmába. A kilomikronokat ezután a perifériás sejtekbe szállítják, ahol a lipoprotein lipáz (LPL) enzim hidrolizálja trigliceridtartalmukat, felszabadítva a perifériás sejtek által felhasználandó szabad zsírsavakat. Az így létrejövő chilomicron maradványok kisebbek és sűrűbbek, és a felszíni apo E-vel az LDL receptorhoz vagy az LDL receptorhoz kapcsolódó fehérjéhez (LRP) kötődve távoznak a keringésből [1]. Kérjük, olvassa el e könyv bevezető fejezetét is a lipoprotein metabolizmus részletes és illusztrált áttekintéséhez.
A májban a szintetizált TG-ket a nagyon kis sűrűségű lipoprotein (VLDL) részecskék engedik a keringésbe. A VLDL részecskék TG-ben gazdagok, és főleg apo B-100-at tartalmazó részecskék (apo A, C, E is jelen vannak). A VLDL szintézis koplalás és prandiális állapot alatt zajlik le. A perifériás szövetekbe juttatva a TG-tartalmat az LPL hidrolizálja szabad zsírsavakká, hasonlóan a chilomikronokhoz. A VLDL-maradványokat, más néven közepes sűrűségű lipoproteinek (IDL), a máj apo E-vel kötődik az LDL-receptorhoz, vagy átalakítja LDL-re a TG-tartalom eltávolításával a máj triglicerid-lipáz (HTGL) enzimmel. A TG eltávolításával a részecskék kisebbek lesznek, lehetővé téve az ér jobb behatolását, ezáltal növelve az aterogenitást [2].
A koleszterin-észter transzferfehérje (CETP) megkönnyíti a koleszteril-észterek átvitelét a nagy sűrűségű lipoproteinek (HDL) részecskéiből a VLDL-be TG-kért cserébe. A koleszteril-észterrel dúsított részecskék jobb szubsztrátok a HTGL számára, lehetővé téve a részecske méretének nagyobb csökkenését, kis sűrű (sd) LDL-t létrehozva. A kicsi, sűrű LDL kisebb méretük miatt atherogénebb, mivel könnyen belépnek a subendoteliális térbe [1].
A chilomikronokat, a VLDL-t és azok megfelelő maradványait (maradék lipoproteinek (RLP)) triacil-glicerinben gazdag lipoproteineknek (TRL) nevezik (1. ábra).
1.ábra.
A lipoprotein anyagcsere áttekintése. A chilomicronokon keresztül szállított étrendi TG és a VLDL-en keresztül szállított máj TG kerül a perifériás szövetekbe, és a lipoprotein lipáz hatására felszabadítja a zsírsavakat energiaforrásként, sejtszintézishez vagy zsírraktározáshoz. A chilomicron és a VLDL maradványokat a máj veszi fel. A VLDL maradványokat tovább hidrolizálhatja a HTGL, hogy LDL részecskéket képezzen.
2. Lipidprofil étkezés utáni állapotban
A plazma lipidszintje napközben általában ingadozik, válaszul az étel bevitelére. A TG szintje jelentősen eltér az LDL és a HDL koleszterin szintjéhez képest. Manapság a közös étkezési szokást a magas zsírtartalom és az étkezések magas gyakorisága jellemzi; ennélfogva a legtöbb egyén nem állandó állapotban lesz. A nem gyors lipidszintek, mint a CVD kockázati tényezőjének összefüggésének bizonyítékai miatt fontos elemezni az étkezés utáni lipoprotein fiziológiát és anyagcserét [2].
Stanhope és munkatársai tanulmányában kiderült, hogy a TG szintje a nap folyamán jelentősen megemelkedik az étkezéshez kapcsolódóan. Fruktóz beadásakor a TG szignifikánsan növekedett a szokásos étkezéshez képest. A plazma koleszterinszintje a nap folyamán nem változott jelentősen [3]. Korábbi vizsgálataink során bemutathattuk az étkezés utáni lipidemelkedés mintázatát. Megállapítottuk, hogy az összkoleszterin, a trigliceridek és a HDL szintje szignifikánsan növekedett, és a zsíros étkezés után a 4. – 5. Órában tetőzött [4]. A TG étkezés utáni növekedését ismét egy másik csoportunk tanulmánya bizonyítja, és hasonlónak bizonyult a VLDL étkezés utáni növekedésével, amely a reggeli után 4 órával kezdődött, és 9-10 óráig tartott [5]. Egyik kísérletünkben a TC, TG és HDL étkezés utáni növekedésének hasonló mintáit mutatták ki, amikor a csúcsérték a 4. – 5. Órában volt, és az 5. – 6. Egyik tanulmányunk sem mutatta be az étkezés utáni LDL emelkedés mintázatát.
Az étkezés utáni periódust az aterogén lipoprotein részecskék növekedése jellemzi. Ezek a TRL-ek, beleértve a kiomikronokat, a VLDL-t és azok maradék részecskéit. Szintüket több egyéni és környezeti tényező befolyásolja, beleértve a nemet, az életkorot, a testtömeg-indexet, a fizikai aktivitást és a dohányzást, valamint az étkezés során felhasznált étkezési zsír mennyiségét és típusát [7].
Cohn és mtsai. Tanulmányában kimutatták, hogy az étkezés utáni TG-koncentrációnak egynél több csúcsa lehet, hogy az étkezés utáni emelkedés nagysága függ az életkortól és a nemtől, hogy az étkezés utáni plazma koleszterin-koncentrációja növekedhet vagy megmaradhat a kiindulási értéknél, és hogy az étkezés utáni koleszterémia fordítottan korrelál az éhomi HDL-szinttel [8].
Az étkezés utáni lipidválaszt kimutatták, hogy az apo AI, E, B, CI, C-III, A-IV és AV, LPL, máj lipáz, zsírsavat kötő fehérje-2, a zsírsavtranszportfehérjék, mikroszómális triglicerid transzferfehérje és I. típusú I. típusú scavenger receptor [9].
3. Étkezés utáni lipémia cukorbetegségben
A cukorbetegség korai érelmeszesedéssel és kardiovaszkuláris betegségekkel társul, és ez hozzájárulhat a diabétesz diszlipidémiájához. A cukorbetegséget több lipoprotein metabolikus rendellenesség jellemzi, amelyek elősegítik az aterogenezist. A cukorbetegség általános lipid-rendellenességei közé tartozik a hipertrigliceridémia, az alacsony HDL és a kicsi, sűrű LDL (sdLDL) szintek növekedése. Shukla tanulmányában, amely a 2-es típusú DM betegek postprandialis válaszát vizsgálta egy szokásos zsírmeghívás után, kiderült, hogy a normál kontrollokhoz képest a DM-betegeknél szignifikánsan magasabb az étkezés utáni triglicerid szint, annak ellenére, hogy hasonló éhezési szintjük volt. Az éhomi szinthez igazítva az étkezés utáni HDL-szintekben nem volt szignifikáns különbség [10].
A cukorbetegek körében a lipidek rendellenességei másodlagosak a cukorbetegségre jellemző többszörös metabolikus zavarok miatt. Például azt is megállapították, hogy a cukorbetegek körében a bél lipoprotein metabolizmusa megváltozik a megnövekedett lipoprotein termeléssel, amely meghosszabbítja az étkezés utáni lipémiát [11].
Klinikán alapuló retrospektív vizsgálatunk során azt tapasztaltuk, hogy a HbA1c erős pozitív korrelációt mutat az étkezés utáni TG-vel, míg a 2 órás plazma glükóz mérsékelten pozitív korrelációt mutat. Az étkezés utáni lipémiának ezek a szignifikáns összefüggései a glikémiás kontrolltal és az étkezés utáni glikémiával arra utalnak, hogy az optimális éhomi lipidszint ellenére az alacsony glikémiás kontroll még mindig az étkezés utáni lipidek, különösen az étkezés utáni trigliceridek emelkedésével jár [12]. Hasonlóképpen Nakamura és mtsai. kimutatták, hogy az inzulinrezisztencia szorosan összefügg az étkezés utáni hiperlipidémiával a 2-es típusú DM-ben szenvedő, CAD-ben szenvedő betegek körében. Konkrétan azt tapasztalták, hogy az étkezés utáni 6. óra TG és a maradványszerű részecskekoleszterin szignifikánsan magasabb volt a 2-es típusú DM-alanyok körében, és hogy a plazma inzulinszintje és az inzulinrezisztencia-index korrelált a szérum TG- és RLP-C-szintjével [13]. Ezenkívül egy állatkísérlet során bebizonyosodott, hogy az étkezés utáni hipertrigliceridémia megjósolja az inzulinrezisztencia, a glükóz intolerancia és a 2-es típusú DM kialakulását [14]. Bizonyítékok azonban még mindig hiányoznak.
Bár bebizonyosodott, hogy a glikémia korrelál az étkezés utáni diszlipidémiával, vannak bizonyítékok arra, hogy a jó glikémiás kontroll mellett is a cukorbetegség még mindig étkezés utáni diszlipidémiával jár. Rivellese és mtsai. kimutatták, hogy a 2-es típusú DM-ben szenvedő, jó glükózkontrollt és optimális éhomi trigliceridszintet mutató alanyok plazma lipidválasza normál vegyes étkezés után is rendellenes volt. Különösen a nagy VLDL- és chilomicron-maradványok emelkedtek be étkezés után [15].
4. Étkezés utáni lipémia és elhízás
Az elhízás globális járvány, amely gyermekeket és felnőtteket egyaránt érint. Általában ≥30 kg/m 2 testtömeg-indexként (BMI) definiálják, de más indexeket is alkalmaztak, például a derék kerületét és a derék és a csípő arányát. Ez a szív- és érrendszeri megbetegedések megállapított kockázati tényezője, diszlipidémiával és a lipoprotein metabolizmus rendellenességeivel társult. Azt azonban még nem sikerült megállapítani, hogy az elhízás hogyan befolyásolja az étkezés utáni lipidszintet.
Az elhízás az inzulinrezisztenciával jár, elősegítve a katabolizmust és a lipolízist [16]. Ezért várható, hogy az elhízás az étkezés utáni lipémiával társul. Korábbi, publikálatlan tanulmányunkban azt tapasztaltuk, hogy az elhízott alanyokban nem volt szignifikáns különbség az étkezés utáni lipidválaszban a normál testsúlyú alanyokhoz képest. Érdekes, hogy az étkezés utáni lipidszintek valamivel alacsonyabbak voltak az elhízott csoportban a normál csoporthoz képest. Ez a tanulmány a BMI-t használta az elhízott alanyok osztályozásához, és a hasi elhízásra összpontosító vizsgálatokban különböző eredményeket láttak. A hasi elhízásról ismert, hogy a szív- és érrendszeri betegségek kockázati tényezője [17], és bebizonyosodott, hogy a hasi elhízás elhúzódó és felerősödött étkezés utáni lipidszintekkel jár [18]. Érdekes módon az étkezés utáni lipémia a hasi elhízásban a TG normális éhomi szintje ellenére is megfigyelhető [18, 19].
5. Az étkezés utáni lipémia szerepe az endotheliális gyulladásban és diszfunkcióban
Az étkezés utáni lipémia feltételezés szerint a szív- és érrendszeri betegségek kockázati tényezője az endothel diszfunkciójának kiváltásával [20]. A vaszkuláris endoteliális bélés a megfelelő véráramlás fenntartása, az alvadás és a gyulladás szabályozása érdekében működik. Az endotheliális diszfunkció az endothelium értágító válaszának bármilyen zavarát, valamint antitrombotikus és antiproliferatív funkciójának károsodását jelenti [21]. Ez végül ateroszklerózist és CVD-t jelent. Számos tanulmány kimutatta, hogy a magas zsírtartalmú ételek fogyasztása az étkezés utáni TG szint növekedését idézheti elő, és ronthatja az endotheliális funkciókat [22, 23].
Az étkezés utáni lipémia elősegíti az aterogenezist és az endothel diszfunkcióját azáltal, hogy hozzájárul az endoteliális környezet gyulladásos állapotához [24]. Az étkezés utáni lipémiáról in vitro és in vivo vizsgálatok is kimutatták, hogy aktiválják a leukocitákat, elősegítve az endoteliális falakhoz való tapadást és a szubendotheliális térbe történő migrációt, ezáltal elősegítve az érelmeszesedést. Kimutatták, hogy a VLDL, IDL és a chilomicron maradványok endotheliális gyulladást okoznak és elősegítik a gyulladásgátló sejtek növekedését az érfalakon belül. A TG és a TGRL-ek szintén gyulladásgátló citokineket indukálnak, amelyek indukálják az érsejt-adhéziós molekula (VCAM) -1 expressziót az endothel sejtekben és a monocita adhéziót. A TGRL-ek lipolízise a lipoprotein lipáz (LPL) enzim és az endothelium mellett gyulladáscsökkentő és atherogén melléktermékeket állít elő. A lipolízis oxidált szabad zsírsavakat eredményez, amelyek elősegítik az endotheliális gyulladást, az érrendszeri apoptózist és a reaktív oxigénfajtákat (ROS). Az endothelium gyulladása növeli a VDL permeabilitását és felvételét az érfalban [25].
Maggi és mtsai. kimutatták, hogy a maradék lipoproteinek (RLP) és a TG étkezés utáni szintje hozzájárul az endotheliális diszfunkcióhoz, amelyet a brachialis artéria áramlás-mediált dilatációjával (FMD) mérnek. Kimutatták, hogy az étkezés utáni RLP és TG szint növekedése összefüggésben volt az FMD csökkenésével. Ezenkívül az étkezés után 6 órával az RLP csúcsszintje egybeesett a maximális endothel diszfunkcióval [26]. Eredményeiket hasonló eredmények támasztják alá Caringal et al. hogy az étkezés utáni lipidszint és az endothel diszfunkció közötti kapcsolatot vizsgálták az FMD helyettesítő markerként. Öt magas kockázatú alany, normál éhomi lipidszint mellett, normál, alacsony zsírtartalmú étrendet kapott. Érdekes módon azt figyelték meg, hogy annak ellenére, hogy az éhomi lipidszint normális volt, a TG és a VLDL csúcsértéke 6 órával az étkezés után és a HDL csökkenése az étkezés után úgy tűnik, hogy egybeesik a brachialis artéria FMD csökkenésével [27] (2. ábra).
2. ábra.
Caringal et al. Tanulmányának eredménye. bemutatja a lipidszint és a brachialis artéria áramlás által közvetített dilatáció (FMD) trendjeit egy szokásos étrend után.
Giannattasio és mtsai tanulmánya. 16 aszimptomatikus hipertrigliceridémiás és 7 normotrigliceridémiás kontroll esetén az artériás értágító válasz enyhült a magas zsírtartalmú étkezés után diszlipidémiás alanyok körében. Ez tükrözi az endoteliális funkció étkezés utáni károsodását a magas zsírtartalmú étkezés után [23].
6. Étkezés utáni lipémia és CV események
Az LDL-C csökkentésére összpontosító lipidcsökkentő terápia bizonyítottan csökkenti a koszorúér-eseményeket és a stroke-ot [28]. Azonban a postprandialis lipémia, különösen a TG és az RLP endotheliális diszfunkcióval való összefüggésének bizonyítékaival fontos értékelni a morbiditás és a mortalitás szerepét.
7. Kezelés
Az étkezés utáni lipidszintek optimális kezelési céljait, amelyek a kockázat csökkenését eredményezik, nem határozták meg. Jelenleg a legtöbb irányelv az LDL-C csökkentésére összpontosít, és éhomi lipidprofilt alkalmaz. Az LDL-C célcélok a kockázati rétegzettségtől is függenek: a rendkívül magas kockázatú betegeknek az LDL-C szintjét 55 mg/dl-re, az alacsony kockázatú
Az éhomi lipidprofil mellett az étkezés utáni lipidprofilt is meg kell határozni, különösen a szív- és érrendszeri betegségek kockázatának kitett betegek esetében
Magas kockázatú egyéneknél, például cukorbetegségben szenvedőknél és diagnosztizált kardiovaszkuláris betegségben szenvedőknél az étkezés utáni lipidprofilt rutinszerűen értékelni kell
Az étkezés utáni lipidprofilnak tartalmaznia kell az összes koleszterint, a TG-t és a HDL-t
Az étkezés utáni értékeknek megközelíteniük kell a normál éhomi szinteket
A fibrátok az első vonalbeli gyógyszerek hipertrigliceridémiás étkezés utáni lipémiában
Az étkezés utáni megnövekedett összkoleszterinszintet nagy intenzitású statinnal kell kezelni
Az ezetimibet fontolóra lehet venni, ha a fibrátok és a sztatinok nem szabályozzák megfelelően
Szükség esetén az orlisztát zsíros étkezés előtt is bevehető
Asztal 1.
Az étkezés utáni lipémia diagnosztizálására és kezelésére vonatkozó ajánlások összefoglalása.
Összeférhetetlenség
A szerzőknek nincsenek összeférhetetlenségeik.
Szakaszok
Töltse le ingyen
Ossza meg
Hogyan kell idézni és hivatkozni
Link erre a fejezetre Másolás vágólapra
Idézze ezt a fejezetet Másolás vágólapra
Több mint 21 000 IntechOpen olvasó kedveli ezt a témát
Segítsen nekünk egy újabb könyv megírásáról ebben a témában, és eljutni az olvasókhoz
fejezet statisztikája
213 fejezet letöltés
További statisztikák a szerkesztők és a szerzők számára
A kiadványokról részletesebb statisztikákért jelentkezzen be a személyes irányítópultra.
- Burgonya és az elhízás, a 2-es típusú cukorbetegség és a szív- és érrendszeri betegségek kockázata látszólag egészséges
- Kockázati tényező profil korai koszorúér-betegségben és hasi elhízásban szenvedő fiatal felnőtteknél Ragino
- A tanulmány rávilágított a tejzsír és a szív- és érrendszeri betegségek kockázatára. A Nutrition Source Harvard T
- Cukorral édesített italok, elhízás, 2. típusú cukorbetegség és szív- és érrendszeri betegségek kockázata
- Az alacsony szénhidráttartalmú étrend ismét megveri az alacsony zsírtartalmú diétákat fogyás és kardiovaszkuláris kockázati tényező esetén