Visszatérő furunculosis - kihívások és kezelés: áttekintés
Kristina Sophie Ibler
Bőrgyógyászati Klinika, Roskilde Kórház, Koppenhágai Egyetem, Dánia
Charles B Kromann
Bőrgyógyászati Klinika, Roskilde Kórház, Koppenhágai Egyetem, Dánia
Absztrakt
Bevezetés
A furunculosis a szőrtüsző mély fertőzése, amely tályogképződéshez vezet a genny és a nekrotikus szövet felhalmozódásával. Furunculák jelennek meg a bőr szőrt tartó részein, és a fertőző ágens a Staphylococcus aureus. Ugyanakkor más baktériumok is okozhatnak okot.1 A furunculosis a meticillinrezisztens S. aureus (MRSA) fertőzéstől függetlenül fordul elő, amely néhány országban endémiává vált. Az MRSA-kat nehezebb kezelni a szokásos antibiotikumokkal, ezért sajátos klinikai és mikrobiológiai problémát vetnek fel, amelyet másutt nagyon részletesen kezelnek, ezért itt nem írják le részletesen.
jelek és tünetek
Klinikailag a furunculák vörösek, duzzadt és gyengéd csomók lehetnek, amelyek különböző méretűek, és időnként fedő pustulussal rendelkeznek. A láz és a megnagyobbodott nyirokcsomók ritkák. Ha több szomszédos tüsző fertőzött, akkor egyesülhetnek, és egy nagyobb csomót képezhetnek, amelyet karbunkulusnak neveznek. A furunculusok leggyakrabban a végtagokon jelennek meg, és hegesedéshez vezethetnek a gyógyulás után. A furunculosis azonban hajlamos megismétlődni, és ilyenkor gyakran elterjednek a családtagok között.
Ismétlődő furunculosis
A visszatérő furunculózist általában három vagy több támadásként definiálják 12 hónapos időszakon belül.4 A S. aureus kolonizációja az elülső orrokban meghatározó szerepet játszik a krónikus vagy visszatérő furunculosis etiológiájában. A nares mellett a gyarmatosítás a meleg, nedves bőrredőkben is előfordul, például a fül mögött, a függő mell alatt és az ágyékban. A S. aureustól eltérő baktériumok is patogének lehetnek, különösen a vulvovaginális és perirectalis területen, valamint a fenéken található furunculák esetében.1 Különösen olyan enterális fajok vannak jelen ezeken a helyeken, mint az Enterobacteriaceae és az Enterococcusok. A furunculosisban Corynebacterium, S. epidermidis és S. pyogenes is jelen lehet. Az immunhiány ritkán az elsődleges ok.
A visszatérő furunculosisban szenvedő betegek életminőségét tudomásunk szerint nem vizsgálták. Csökkent életminőséget találtak azonban az MRSA-pozitív betegeknél, akiket izoláltak a palliatív intézményekben5, és más olyan visszatérő forralási betegségekben, mint a hidradenitis suppurativa.
Kockázati tényezők
A visszatérő furunculosist leggyakrabban a meticillinre fogékony S. aureus okozza. Azonban a közösség által megszerzett MRSA (CA-MRSA) endémiássá vált az Egyesült Államokban, és ma már a legtöbb esetben a lágyrészfertőzés oka a sürgősségi osztályon. 12–15 A CA-MRSA előfordulása magasabb az Egyesült Államokban, amikor Európához képest, de az elterjedtség Európában növekszik.16–21
Egyes MRSA törzsek, különösen a CA-MRSA, Panton-Valentine leukocidin (PVL) nevű toxint termelnek, és súlyos fertőzésekhez kapcsolódnak. 22 A PVL leukocid, és súlyos, de ritka szövődményeket, például nekrotizáló fasciitist és nekrotizáló tüdőgyulladást írnak le a lágy szöveti fertőzés MRSA-val. A PVL a S. aureus virulenciafaktora, amely korrelál a krónikus visszatérő furunculózissal. 23–26
Diagnózis
A furunculosis diagnózisa viszonylag egyenes. A mikrobiális ágens egyszerű tenyésztett tamponokkal azonosítható. Általános klinikai vizsgálatot kell végezni, és a vizsgálatok nemcsak az elváltozások (előnyösen gennyből vagy ingadozó forrásból származó folyadékokból származnak, amelyeket végül bemetszéssel nyertek), hanem a hordozóhelyek, például az orrlyukak és a perineum is. A történelemtől függően a családtagok kultúrális tamponjai relevánsak lehetnek. Javasoljuk, hogy vizsgálja meg a vizeletet és a vércukorszintet vagy a glikált hemoglobint (HbA1c) az esetleges cukorbetegség azonosítására, valamint a teljes vérképet a szisztémás fertőzések vagy más belső betegségek kizárására. Az immunológiai értékelés fontolóra vehető visszatérő betegség vagy a belső betegség jelei esetén.
Megkülönböztető diagnózis
Ha a csomók kizárólag a hónaljban, az ágyékban és/vagy az inframamáris régiókban helyezkednek el, a hidradenitis suppurativát (HS) differenciáldiagnózisnak kell tekinteni. Fontos a történelem összegyűjtése a családi és a családi forrásokból. Nőknél a havi periódusokhoz kapcsolódó intenzívebb tünetek a HS árulkodó jele, és a HS idővel sinus traktusokhoz és fistulákhoz vezethet, rossz szagú rothadt váladékozással. Egyéb differenciáldiagnózisok közé tartoznak az idegen test reakciói, pilonid ciszták, Bartholin mirigyek tályogai és más típusú tályogok.
Bonyodalmak
A furunculosis leggyakoribb szövődményei a hegesedés és a kiújulás. A furunculosis ritkán vezet lázzal és szervekkel kapcsolatos tünetekkel járó szisztémás fertőzéshez. A furunkulózist követő pozitív vérkultúrát és endocarditist írják le. 27 Bebizonyosodott, hogy az MRSA bőrfertőzését szisztémás fertőzés, beleértve a légzési distresszt és a tüdőgyulladást, 23, valamint nekrotizáló fasciitist és myositist is bonyolítják. Szintén beszámolnak agyhártyagyulladással és a S. aureus fertőzést követő agyi tályoggal kapcsolatos fertőzésekről.28–33
Kezelés
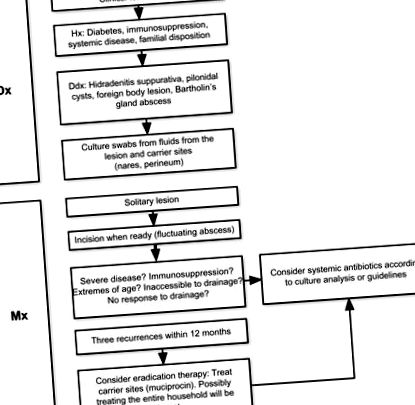
A visszatérő furunculosis kezelése problematikus, és csalódást okozhat. A furunculosis kezelésének folyamatábráját az 1. ábra mutatja. Az egyszerű bemetszés és a vízelvezetés elegendő lehet magányos elváltozások esetén, de szisztémás antibiotikum-terápiára lehet szükség. A S. aureus képes a különböző antibiotikumokkal szembeni rezisztencia kialakítására, és ezt fontos szem előtt tartani az antimikrobiális szerek kiválasztásakor.
A furunculosis diagnózisának és kezelésének folyamatábra.
Rövidítések: Ddx, differenciáldiagnózis; Dx, diagnózis; Hx, történelem; Mx, menedzsment.
Az MRSA-fertőzések klinikai gyakorlatának irányelvei szerint a metszés és a vízelvezetés önmagában valószínűleg megfelelő az egyszerű tályogok vagy furulások esetén, de további kutatásokra van szükség az antibiotikumok szerepének további meghatározásához ebben a környezetben.
Az antibiotikumok akkor ajánlottak, ha a bőrfertőzés súlyos betegséghez (a fertőzés többszörös helye vagy a gyors előrehaladás), szisztémás betegséghez vagy kapcsolódó társbetegségekhez vagy immunszuppresszióhoz, a szélsőséges életkorhoz, a tályoghoz nehezen üríthető területen (pl. Arc, kéz és nemi szervek), a kapcsolódó szeptikus phlebitis, valamint a bevágás és a vízelvezetés hiánya.
Az Amerikai Fertőző Betegségek Társaságának irányelvei a következő orális antibiotikumokat javasolják a CA-MRSA empirikus lefedettségéhez járóbetegekben: klindamicin, trimetoprim-szulfametoxazol, tetraciklin (doxiciklin vagy minociklin) és linezolid. 35 Ha mind a β-hemolitikus streptococcusok, mind a A CA-MRSA kívánatos, az opciók magukban foglalják a kizárólag klindamicint vagy a trimetoprim-szulfametoxazolt, vagy a tetraciklint egy β-laktámmal (pl. Amoxicillinnel) kombinálva, vagy önmagában a linezolidot.
Komplikált fertőzésben fekvő kórházi betegeknél a műtéti eltávolítás és a széles spektrumú antibiotikumok mellett az MRSA empirikus terápiáját is fontolóra kell venni a tenyésztési adatokra várva. Az opciók magukban foglalják az intravénás (IV) vankomicint 1 g naponta kétszer, az orális vagy IV linezolidot 600 mg naponta kétszer, a daptomicint 4 mg/kg/adag IV naponta egyszer, a telavancint 10 mg/kg/adag IV az adagot naponta egyszer, és a klindamicint 600 mg IV vagy orálisan háromszor egy nap. A nem lágy cellulitiszben szenvedő kórházi betegeknél β-laktám antibiotikum (pl. Cefazolin) jöhet szóba. Az MRSA-aktív terápiához való alkalmazkodást el kell kezdeni, ha a klinikai válasz nem kielégítő. 35 Hét-14 napos terápia ajánlott, de a beteg klinikai válasza alapján egyedinek kell lennie. Az MRSA-ban fekvő kórházi betegeket el kell különíteni más betegektől.
Megelőzés
A bőr- vagy lágyrészfertőzésben (SSTI), például visszatérő furunculosisban szenvedő betegek számára ajánlott megelőző oktatási információk a személyes higiéniáról és a megfelelő sebkezelésről. ajánlott szappannal és vízzel, vagy alkoholos kézi géllel történő tisztítás, különösen a fertőzött bőr vagy olyan tárgy megérintése után, amely közvetlenül érintkezett a kifolyó sebbel. Kerülni kell a fertőzött bőrön használt személyes tárgyak, például eldobható vagy elektromos borotvák és epilátorok, ágyneműk és törölközők újrahasznosítását vagy megosztását. Környezeti higiénés intézkedéseket kell fontolni azoknál a betegeknél, akiknél visszatérő SSTI van a háztartásban vagy a közösségben. A tisztítási erőfeszítéseknek olyan gyakran érintett felületekre kell összpontosítaniuk (pl. Pultok, ajtógombok, fürdőkádak és WC-ülések), amelyek csupasz bőrrel érintkezhetnek vagy fedetlen fertőzésekkel érintkezhetnek. Kereskedelemben kapható tisztítószereket vagy a tisztítandó felületnek megfelelő tisztítószereket a termék használati utasításának megfelelően kell használni a felületek rutinszerű tisztításához.
Gyarmatosítás
A mupirocinnal és klórhexidinnel végzett dekolonizáció helyi kísérletei csökkenthetik a későbbi S. aureus fertőzések előfordulási gyakoriságát, bár változó hatékonyságúak. a háztartás tagjai vagy más szoros kapcsolat a higiéniai intézkedések ellenére. A dekolonizáció általában a mupirocin kenőcs napi 5–10 napos alkalmazásából áll az orrlyukakba, és napi testmosás 4% klórhexidin-szappannal 5–14 napig. Hígított fehérítő fürdők napi kétszer 15 percig, 3 hónapig vehetők figyelembe. A napi háromszoros 0,2% -os klórhexidin-oldattal történő orális öblítés csökkenti a garat flóráját. 41 Javasolták az orrlyukakba lokális gentian ibolya 0,3% -os oldatot is naponta kétszer 2-3 hétig.
Az orális antimikrobiális terápia csak aktív fertőzések kezelésére ajánlott, és dekolonizációra rutinszerűen nem ajánlott. Ha a törzs érzékeny, a rifampicinnel kombinált orális hatóanyag dekolonizálására akkor kerülhet sor, ha a fertőzések a fent említett helyi intézkedések ellenére is megismétlődnek. 35 A rifampicin monoterápiája veszélyben van a rezisztens változatok kiválasztására, ezért nem ajánlott. A helyi és szisztémás antimikrobiális szerek kombinációja rendkívül hatékony, a kezelt betegek 87% -os kiürülési aránya miatt. 43 Rektális tampon tenyészeteket figyelembe lehet venni refrakter esetekben, mivel a gyomor-bél traktus lehet a meticillinre fogékony S. aureus és MRSA tározója. Ezekben az esetekben az orális vankomicin (napi 1 g naponta kétszer, 5 napig) felszámolhatja az MRSA bél kolonizációjának 80–100% -át.43 Urogenitális és hüvelyi kolonizáció is megjelenhet.
Ha a család tagjai hordozók, akkor őket betegként kell kezelni. A dekolonizáció mellett a betegek tápláltsági állapotának bármilyen károsodását is javítani kell, ha csak lehetséges.
Megbeszélés és következtetés
Egészséges egyénekben az emberi mikrobióm figyelemre méltóan különbözik a bőrön és más élőhelyeken. Ezt a sokféleséget nem teljesen értik, de a gazda genetikája, a környezet és a korai mikrobiális expozíció érintett. Így az orr-staphylococcusok sok hordozójánál nem alakulnak ki furunculák vagy források, míg másoknál. A furunculosis olyan bőrbetegség, amely általában visszatérő, és gyakran bőrrel érintkezve vagy közvetetten terjed a családtagokra. A fertőzést leggyakrabban a S. aureus okozza, és az antimikrobiális szerekkel szembeni rezisztencia egyre nagyobb problémát jelent. Az MRSA ma már számos országban endemikus, és világszerte felmerülő problémát jelent.
A staphylococcosisban gyanús beteg diagnosztikai és terápiás megközelítésének tartalmaznia kell az alapos kórtörténetet, a klinikai vizsgálatot, valamint a specifikus mikrobiológiai és biokémiai vizsgálatokat. Ez különösen fontos, ha a visszatérő elváltozások problémát jelentenek. Ilyen esetekben kötelező a tenyésztést tartalmazó törlőkendő összegyűjtése a betegtől, a családtagoktól és a szoros kapcsolattartóktól a fertőzés láncának azonosítása és végső irányítása érdekében. A személyes, az interperszonális és a környezeti higiénés kérdésekre való összpontosítás kulcsfontosságú a szennyeződés és a kiújulások kockázatának csökkentése érdekében. Különös figyelmet kell fordítani a bőrgát javítására és fenntartására. Az ép bőrgát funkció csökkenti a fertőzés kockázatát, ezért hasznos a bőrpuhító szerek rendszeres használata a bőr nedves tartása érdekében.
Számos terápiás módszer releváns a staphylococcosis kezelésében. Hagyományosan a bemetszést és a vízelvezetést széles körben használják. Ezt az eljárást azonban a hullámzó forrásokra kell korlátozni. A nem ingadozó forrásoknak általában nem előnyös a bemetszés és a vízelvezetés. A bemetszést követően a tályogüregbe csomagolásra lehet szükség a vízelvezetés fenntartása érdekében. Azok a kisebb elemek, amelyek nem ingadoznak, nem igényelnek bemetszést, és kezelhetők a bőr területének tisztán és védetten tartásával.
Ha láz van, vagy ha a betegnek szisztémás fertőzés jelei vannak, szisztémás antimikrobiális szerekre van szükség. Az elváltozások rendszeres és gyakori tamponkultúrái hasznosak annak eldöntésében, hogy melyik antimikrobiális anyagot válasszák, mivel a mikrobiális rezisztencia mintája időtől, helytől és földrajztól függően változhat.
Végül a staphylococcosis kezelése a kórokozók törzsének felszámolásától függ a betegeknél és a hordozóknál. A felszámolást azonban csak azokra a betegekre vagy családokra kell korlátozni, akiknél visszatérő SSTI van. A legtöbb esetben a S. aureus-szal való kolonizáció nem káros, és a tünetmentes hordozók magas száma ellentmond ennek a populációnak a felszámolásával. További vizsgálatokra van szükség a mikrobiom bonyolultságának tisztázásához az S. aureus hordozóiban, valamint annak a hatásának és mechanizmusainak tisztázásához, amelyek a baktériumpopuláció-szabályozáshoz például antibiotikumok helyett probiotikumokat alkalmaznak.
Lábjegyzetek
Közzététel
A szerzők nem számoltak be összeférhetetlenségről ebben a munkában.
- A kutyák osteoarthritisének kezelésére szolgáló étrend-kiegészítők áttekintése 2004 és 2005 között
- A súlyosan kopott fogazat fogszabályozása, ideértve a
- Purina Pro Plan Veterinary Diets OM túlsúly kezelése Feline Formula - Száraz macskaeledel felülvizsgálata
- Elhízás és súlykezelés multidiszciplináris készségek áttekintése
- Elhízás A patogenezis és a kezelési stratégiák áttekintése