Felső szélsőséges mélyvénás trombózis
Kapcsolódó kifejezések:
- Trombózis
- Tüdőembólia
- Mélyvénás trombózis
- Szubklavia véna
- Phlebothrombosis
- Venográfia
- Antikoaguláció
- Vérrög lízis
- Thorax Outlet szindróma
Letöltés PDF formátumban
Erről az oldalról
Vénás trombózis és tüdő-tromboembóliás betegség
Felső szélsőséges mélyvénás trombózis
A felső végtagi DVT ritkábban fordul elő, mint az alsó végtagi DVT, a lakosság 2-5% -ában fordul elő. A kar DVT-vel leggyakrabban bentlakásos mechanikus eszközökkel, például pacer vezetékekkel vagy centrális vénás katéterekkel együtt találkozunk (az esetek 30-40% -a). A vénás trombózis vénás kompresszió vagy elzáródás esetén is előfordulhat limfadenopathia vagy a kar vagy a tüdő daganatai (Pancoast) következtében. A felső végtagi DVT a kar ismételt mozgásával vagy elhúzódó elrablással (Paget-Schroetter szindróma vagy erőfeszítés szindróma) is társul. Az öröklött trombofíliát vagy rosszindulatú daganatot figyelembe kell venni minden olyan kar-trombózisban szenvedő beteg esetében is, amely egyéb azonosítható kockázati tényező nélkül. 63 A legújabb tanulmányok kimutatták, hogy az akut felső végtagi DVT 10–30% -os PE kockázattal jár (hasonlóan a láb DVT-jéhez), és 10–15% -os kiújuláshoz vezet, ha az antikoagulációs terápia befejeződik. 64 A betegek legfeljebb 50% -ának továbbra is tünetei vannak a vénás elzáródás miatt. 63-65
A szélsőséges és felső szélső erek endovén kezelése
Constantino S. Peña, Ashley Nicole Adamovich, az Endovaszkuláris vénás műtét atlaszában (második kiadás), 2019
Absztrakt
Perifériás vénás betegség
A felső végletek vénás trombózisa
A felső végtagok DVT-je (beleértve a karot és az axilláris, subclavia és a belső nyaki vénákat, valamint a vena cava felső részét) sokkal ritkábban fordul elő, mint a lábak DVT-je, de ez nem ritka. A felső végtagi DVT-hez társuló tényezők közé tartoznak a központi vénás katéterek, a szerzett vagy örökletes trombofíliák, valamint a véna anatómiai (nyaki borda) és fiziológiai (izmos egyedek) ütközése. A klinikailag fontos poszt-trombotikus szindróma előfordulása nem magas, ha a betegeket egyedül antikoagulánsokkal kezelik.
A kontraszt venográfia a felső végtagi DVT diagnózisának arany standardja, de a vénás ultrahangvizsgálat pontos és kevésbé invazív. Mivel a subclavia vénájának összenyomódása nem kivitelezhető, a subclavia DVT ultrahangvizsgálattal történő diagnózisa áramlási rendellenességeken vagy a trombus B-módú ultrahangvizsgálattal történő közvetlen megjelenítésén alapul. A felső végtagi DVT tüdőembóliát okozhat, bár a pontos gyakorisága nem ismert.
Jelentős vita folyik azokról a betegek kezeléséről, akiknél a DVT egy központi vénás katéterrel társulva alakul ki. Ha a vonal nem szükséges, vagy nem működik, egyesek azt javasolják, hogy egyszerűen távolítsák el a vonalat későbbi antikoaguláns terápia nélkül, míg mások teljes dózisú antikoagulánsokkal (heparinnal kapcsolatos vegyület, majd 1-3 hónap warfarin) kezelik. Ha a vonal működőképes és a helyén kell maradnia (pl. Nincs alternatív vénás hozzáférés), teljes dózisú antikoagulánsokat kell adni. Ellenkező esetben antikoaguláns terápiát kell alkalmazni minden felső végtagi DVT-ben szenvedő betegnek, olyan gyógyszerekkel, dózisokkal, kezelési módokkal és időtartamokkal, amelyek megegyeznek a láb DVT kezelésének időtartamával.
Vaszkuláris kompressziós szindrómák
Vénás mellkasi kimeneti szindróma (paget-schroetter-szindróma)
A Paget-Schroetter-szindróma (axillosubclavia vénás trombózis vagy „erőfeszítéses” trombózis) általában hirtelen jelentkezik egy korábban egészséges betegnél, előzetes tünetek nélkül. A beteg tipikusan fiatal sportoló vagy munkavállaló, aki sportjának vagy munkájának olyan alkotóeleme van, amely a kar hosszan tartó vagy ismétlődő stresszes helyzetét igényli. Ilyenek például a baseball játékosok, az úszók, a súlyemelők, a röplabdázók és a szerelők. Az előadás általában akut és drámai, gyakran sürgős orvosi ellátást igényel.
Az érintett véglet akutan megduzzad, változó mértékű elszíneződéssel, a rubortól a cianózisig. A vörösség összetéveszthető a fertőzés erythemájával, ami késlelteti a diagnózist. A fizikai vizsgálat kimutathatja a dilatált kollaterális vénák jelenlétét a váll és a felkar körül. A fizikális vizsgálat fennmaradó része általában normális.
Esetenként a bőr feszességéből fakadó fájdalmas fájdalom is jelen lehet, de a betegek többségében hiányzik. A neurogén TOS-ban szenvedő betegeknél megfigyelt tünetek tipikus spektruma azonban általában nem társul Paget-Schroetter-szindrómához. Bár nem gyakori, ipsilaterális szimpatikus hiperaktivitás figyelhető meg ebben az állapotban.
Akut traumás sérülés esetén alternatív előadás fordulhat elő. Jellemzően a vállterület sérülése után néhány nap telik el, és ipsilaterális karduzzanat lép fel. A Paget-Schroetter-szindróma ezen változatának természettörténete megegyezik, tükrözve azt a tényt, hogy a sérülés nagy valószínűséggel hozzájárult a mellkasi kivezetés kompressziójához. Így a sérüléssel járó trombózis valóban ugyanaz a sértés, mint a „spontán” trombózisban.
Ha az állapotot nem kezelik, a duzzanat általában napok vagy hetek alatt megszűnik. A páciensnek általában nincsenek nyugalmi tünetei, de egy ideig nem tudja használni a karját, különösen stresszes (elrabolt, külsőleg elforgatott) helyzetben. Azok a mellékcsatornák, amelyek kialakulnak és lehetővé teszik a duzzanat enyhülését, ritkán elegendőek az aktivitással járó fokozott vénás visszatérés befogadására.
A vénás tromboembólia megelőzése és kezelése
Központi vénás katéter társult trombózis
A vénás érrendszer trombózisa
David A. Hirschl, Richard L. Zampolin, Cardiovascular Thrombus, 2018
Felső végleti trombózis
A felső végtagi DVT (UEDVT) a DVT-esetek körülbelül 10% -át teszi ki. A központi vénás hozzáférési eszközök és a perkután behelyezett központi katéterek fokozott használatával az UEDVT előfordulása növekszik. Az UEDVT besorolása elsődleges vagy másodlagos. Ez anatómiailag tovább oszlik, mint proximális vagy disztális, a proximális UEDVT az axilláris vagy subclavia vénákat, a distalis pedig a brachialis vénát vagy több perifériás vénát foglalja magában.
Az elsődleges UEDVT előfordulási gyakorisága évente körülbelül 2/100 000. Lehet idiopátiás vagy erőfeszítéssel kapcsolatos (Paget – Schroetter-szindróma). A Paget – Schroetter-szindrómában szenvedő betegek általában fájdalmasan és duzzanatosan jelentkeznek domináns karjukban olyan megerőltető ismétlődő tevékenységek után, mint súlyemelés, evezés vagy dobás. Ez a fajta gyakorlat mikrotraumát okozhat az axilláris és subclavia vénáinak intimájában, ezáltal aktiválva a koagulációs kaszkádot, a trombózist és az esetleges fibrózist. Ezeknek a betegeknek a mellkasi outlet szindrómához kapcsolódó vénás kompressziója is nagyobb valószínűséggel fordul elő. Anatómiai anomália miatt a subclavia vénája a mellkas kimeneti háromszögének elülső részében összenyomódik, amelyet a következő szerkezetek metszéspontja képez: a kulcscsont és az első borda a subclavius izommal és a costoclavicularis szalaggal anteromedialisan, az elülső scalene izom pedig posterolaterálisan. Az idiopátiás UEDVT-ben szenvedő betegeknél nincsenek rizikófaktorok vagy mögöttes mellkasi kimeneti kompresszió. Az UEDVT-ben szenvedő betegeknél a hiperkoagulálhatóság nagyobb valószínűséggel negatív, mint az idiopátiás alsó végtagi DVT-ben szenvedőknél.
Az UEDVT túlnyomó részét a másodlagos forma okozza, főként a központi vénás hozzáférési eszközöknek és ritkábban a szíveszközök vezetésének. További kockázati tényezők a rosszindulatú daganat, a trombózis kórtörténete, a trombofília, a mellkasi sugárzás, a kemoterápia, a műtét, a trauma és a parenterális táplálás. A rosszindulatú daganatok trombózist okozhatnak tömeghatáson keresztül, vaszkuláris invázióval vagy protrombotikus állapot kiváltásával.
A klinikai megjelenés magában foglalja a végtagok nehézségét, fájdalmát és duzzanatát, paresztéziával vagy anélkül. Fizikai vizsga esetén lehetnek ödéma, bőrpír, cianózis, látható mellékvénák vagy láz. A központi katéterekhez kapcsolódó trombózisban szenvedő betegeknél csak nem működő katéter vagy a korábban említett tünetek bármelyike jelentkezhet.
Az előzetes valószínűség-diagnosztikai stratégiák nincsenek megfelelően validálva az UEDVT esetében az alsó végtagokhoz képest. Míg a venográfia továbbra is arany színvonalú, először ultrahanggal kell értékelni a feltételezett felső végtagi trombust. A kompressziós ultrahangvizsgálat 97% -os érzékenységgel és 96% -os specificitással rendelkezik. Az ultrahangot szín- és spektrumanalízissel kell elvégezni, különös tekintettel a légzőszervi variációkra, különösen a proximális vénákban, ahol a kompresszió nem lehetséges az átfedő csontos szerkezetek miatt. Kontraszt-fokozott komputertomográfiai venográfia (CTV) hasznos lehet a trombózis mértékének és a felső vena cava-ba (SVC) történő lehetséges kiterjesztés meghatározásában. A CT társított diagnózist is kiválthat, beleértve a nem diagnosztizált elsődleges mellkasi rosszindulatú daganatot vagy metasztatikus betegséget.
A kezelés célja a tünetek enyhítése, a trombus terjedésének megakadályozása, a PE megelőzése és a posztrombotikus szindróma megelőzése. Az LMWH-val végzett antikoagulációs terápiát legalább 5 napig kell kezdeni, majd 3 hónapig K-vitamin antagonistákkal. Az antikoagulációs terápia 3 hónapon túli meghosszabbítása idiopátiás UEDVT esetén nem ajánlott. Azoknál a betegeknél, akiknek rosszindulatú daganattal kapcsolatos másodlagos UEDVT-ja van, az LMWH-t részesítik előnyben a K-vitamin-antagonistákkal szemben, és a kezelést addig kell folytatni, amíg aktív malignus betegség fennáll, feltéve, hogy a trombózis nem kapcsolódik központi vénás katéterhez. Katéterrel társult trombózis esetén az antikoaguláns terápia 3 hónap után abbahagyható, ha a katétert eltávolították. Ha a katéter a helyén marad, az antikoagulációt addig kell folytatni, amíg megmarad [14,15] .
A katéter-irányított terápiát fontolóra kell venni olyan betegeknél, akiknek proximális UEDVT-je van, súlyos tünetek, jó funkcionális állapot és alacsony a vérzés kockázata. Ezek a stratégiák farmakológiai és farmakomechanikai perkután beavatkozásokat egyaránt tartalmaznak (33.4. Ábra). Az eszközök, a technikák és a szövődmények hasonlóak az alsó végtagi DVT terápiához, amelyet korábban tárgyaltunk. Ha maradék szűkület van, akkor fontolóra lehet venni az angioplasztikát; a subclavia vénájának stentelése azonban nem ajánlott, mivel a stent összenyomódása, törése és újraszorulása magas. A mellkasi kimeneti szindróma hiányában végzett műtéti beavatkozás, ideértve a nyílt thrombectomiát vagy a vénás bypass-ot is, refrakter esetekre van fenntartva a lehetséges szövődmények miatt, beleértve a frenikus ideg- vagy brachialis plexus sérülését, a hemothoraxot és a nyirokfisztulát [14]. A mellkasi kimeneti szindrómában szenvedő betegeknél, mint a DVT kiváltó okában, a visszatérő trombózis megelőzése érdekében az anatómiai anomália műtéti korrekciójára lesz szükség. Az első borda és a costoclavicularis szalag reszekciója, az elülső scalenectomia és a venolysis az előnyben részesített műtéti megközelítés, és ez az ellátás jelenlegi színvonala [14] .
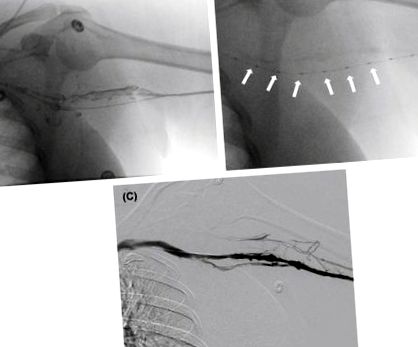
33.4. Ábra Bal felső végtagi trombózis. (A) A bal brachialis véna hibájának kitöltése. (B) EKOS katéter thrombosed vénában. Jegyezze fel a több jelátalakítót a kezelési zóna hosszában (nyilak). (C) A kezelés utáni venogram a véna homályosodását mutatja, kitöltési hibák nélkül.
- Felső szélsőséges mélyvénás trombózis - StatPearls - NCBI könyvespolc
- Kullancs által okozott betegség - áttekintés a ScienceDirect témákról
- Ecet - áttekintés a ScienceDirect témákról
- Derék csípő arány - áttekintés a ScienceDirect témákról
- Húgysav vizeletszint - áttekintés a ScienceDirect témákról