A gyomor-bélrendszeri rendellenességek hatása autoimmun pajzsmirigy betegségekben
Gisah Amaral de Carvalho, Tayane Muniz Fighera
Absztrakt: Az autoimmun pajzsmirigybetegségek igen elterjedtek, és sok érintett személynek valamikor szükség lehet a pajzsmirigyhormon pótlására. Bár a legtöbb beteg normális pajzsmirigy-szintet ér el a levotiroxin rendszeres adagjának bevételével, ez a magas dózisok ellenére néhány esetben nem így van. Sok esetben a kezelés hiányos betartása és a gyógyszerekkel való visszaélés a nem megfelelő kontroll fő oka. Másrészt más autoimmun rendellenességek, mint például a coeliakia és az atrophiás gastritis, nagyon elterjedtek az autoimmun pajzsmirigy betegségben szenvedő betegeknél. Ezek a betegségek megzavarhatják a pajzsmirigyhormon kezelését, és a terápia teljes betartása ellenére a pajzsmirigyhormon szintjének nem megfelelő kialakulásához vezethetnek. A cikk célja megvizsgálni a gasztrointesztinális traktus főbb rendellenességeit, amelyek autoimmun pajzsmirigybetegségben szenvednek, valamint annak pajzsmirigyhormonnal történő kezelését.
Kulcsszavak: Autoimmun pajzsmirigy betegség; levotiroxin; emésztőrendszeri betegség; coeliakia; atrófiás gyomorhurut
Beküldve 2014. június 12-én. Elfogadva közzétételre 2014. július 02-án.
Bevezetés
Az autoimmun pajzsmirigy betegségek gyakori rendellenességek a lakosságban. A leggyakoribb autoimmun pajzsmirigybetegségek a Hashimoto-féle pajzsmirigy-gyulladás (a lakosság 2-3% -a) és a Graves-kór (a nők 1-2% -a és a férfiak 0,1% -a 0,2% -a) (1). Hashimoto pajzsmirigy-gyulladásának kezelése a levotiroxin-pótláson alapul (2). Sőt, a Graves-kór pajzsmirigy-ellenes gyógyszerekkel, radioaktív jóddal vagy pajzsmirigy-eltávolítással kezelhető. Mindezek a kezelési lehetőségek rövid vagy hosszú idő alatt hypothyreosishoz vezethetnek (3).
A levotiroxin hozzávetőlegesen 62-82% -a felszívódik orális beadás után, a bevételt követő első 3 órában, különösen a jejunumban és az ileumban (4). Átlagosan a bevitt dózis 70-80% -a szívódik fel egy euthyroid egyénben, és ez a felszívódási sebesség csökkenhet hypothyreosisban szenvedő betegeknél (5). A levotiroxin felszívódása maximális, ha a gyomor üres, ami a gyomor savasságának fontosságát tükrözi a folyamatban. Ezenkívül a gyomor-bél traktus integritása kulcsfontosságú tényező a tiroxin megfelelő felszívódásában.
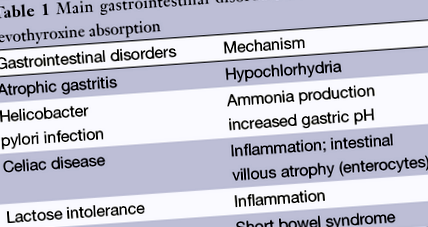
A hypothyreosisban szenvedő betegeknél a nem megfelelő kontroll és a pajzsmirigyhormon fokozott szükségességének fő oka a levotiroxin helyes alkalmazásának gyenge betartása. Ha azonban a gyenge betartást alternatív kezelési rendek kizárják és legyőzik (6, 7), meg kell vizsgálni más olyan betegségek együttélését, amelyek akadályozhatják a kezelést, különösen azoknál a betegeknél, akik a levotiroxin nagy dózisai ellenére sem érik el a biokémiai kontrollt ( > 2 µcg/kg) (1. táblázat). A lisztérzékenység és az atrófiás gyomorhurut autoimmun betegségek, előfordulása nagyobb a pajzsmirigy diszfunkciójában szenvedő betegeknél (8). Hipotireózisban szenvedő alanyokban ezen rendellenességek előfordulása összefüggésbe hozható a levotiroxin magasabb dózisával (9). Hasonlóképpen, a jejunoileális bypass-ban vagy más bélrezekcióban szenvedő betegeknél műtét után szükség lehet a levothyroxine beállítására (10). Egyéb tényezők, beleértve az életkort, a rossz étrendet, a gyógyszeres kezelést és a már meglévő emésztőrendszeri felszívódási zavarokat, szintén befolyásolhatják a tiroxin felszívódását (4).
Jelen áttekintés célja a gyomor-bél traktus főbb rendellenességeinek ismertetése, amelyek autoimmun pajzsmirigy-betegségben szenvedő betegeket érintenek, valamint annak pajzsmirigyhormonnal történő kezelése.
A gyomor savasságát befolyásoló állapotok
Atrófiás gyomorhurut
Helicobacter pylori fertőzés
A Centanni és munkatársai levotiroxinnal kezelt 248 beteg közül. (18), 11 beteget diagnosztizáltak Helicobacter pylori fertőzéssel e fertőzés miatt. Ezen betegeknél a TSH-szintet a kezelés előtt és után mértük, és a Helicobacter pylori felszámolása után egyértelműen csökkent. Ezek az eredmények egyértelműen igazolták a fertőzés pajzsmirigyhormon-kezelésre gyakorolt hatását, valamint a Helicobacter pylori felszámolásának következményeit, amelyek más vizsgálatokban is megállapításra kerültek (25). A Helicobacter pylori jelenléte az ammónia helyi termelésén keresztül növeli a gyomor pH-ját, ami sok gyógyszer felszívódását megváltoztatja (25). Végül további tíz beteget (18) multinoduláris golyvával és gyomor-nyelőcső refluxszal kezeltek napi 40 mg omeprazollal 6 hónapig, levotiroxinnal együtt. Ezen időszak után a T4-dózist meg kellett növelni az alacsony TSH-szint fenntartása érdekében. Az egyéb protonpumpa-gátlók mellett az omeprazol valószínűleg csökkenti a levotiroxin felszívódását, mivel hatásuk a gyomor savasságára.
Bél rendellenességek
Coeliakia
A lisztérzékenység (CD) vagy a gluténérzékeny enteropathia a diéta által okozott gluténnel szembeni állandó intolerancia feltétele, amely genetikailag fogékony egyéneknél a vékonybél nyálkahártyájának károsodását okozza. A glutén specifikus antigénjeivel szembeni immunválasz a bél hámsejtjeinek (enterociták) pusztulásához vezet. A gyulladás, a kripták hiperpláziája és a villous atrófia a szövettani megállapítások egy része, amelyek visszafejlődhetnek, vagy akár eltűnhetnek a glutén étrendből való eltávolításával (9). Epidemiológiai vizsgálatok azt találták, hogy a CD előfordulása a populációban körülbelül 1%, de ismert, hogy ezt az állapotot alul diagnosztizálják, főleg azért, mert sok eset szubklinikai jellegű (26–28). A lisztérzékenységet számos klinikai helyzetben figyelembe kell venni, mivel a korai diagnózis és a megfelelő kezelés jelentős hatással van az érintett személyek morbiditására és halálozására (29). A glutén enteropathia klasszikus tünetei közé tartozik a steatorrhoea, hányás és cachexia (30), azonban az elmúlt évtizedekben a betegség enyhébb formája volt a leggyakoribb klinikai megjelenés (31-33). Ezekben az esetekben enyhe vagy akár atipikus tünetek figyelhetők meg. Ezekben az esetekben a CD diagnosztizálható családtörténet vagy alkalmi szűrés (néma CD) alapján (34).
A pajzsmirigy-diszfunkció fokozott előfordulását figyelték meg CD-ben szenvedő betegeknél. Midhagen és mtsai. (35) a glutén intoleranciában szenvedő betegek 5% -ában a tirotoxicosis és a hypothyreosis együttes létezéséről számolt be. Reunala és Collin (36) 305, dermatitis herpetiformisban szenvedő beteget és 383 CD-s beteget vizsgáltak körülbelül 10 éven keresztül. Ebben az időszakban a szerzők a betegek 4,3% -ánál, illetve 6,0% -ánál diagnosztizálták az autoimmun pajzsmirigy betegségét. A pajzsmirigy betegség megnyilvánulhat a CD előtt vagy után, és más autoimmun rendellenességek széles spektrumával társulhat, beleértve az 1-es típusú cukorbetegséget, az autoimmun hepatitist és a dermatomiozitist (37). A CD és a pajzsmirigy betegség együttélése genetikai hajlamhoz kapcsolódik, különösen a HLA-DQ2 és a HLA-DQ8 haplotípusokhoz (38-40). Ezenkívül ezek a betegségek kapcsolatban állnak a citotoxikus T-limfocitákhoz kapcsolódó antigén-4-vel (CTLA-4), amely jelölt az autoimmun pajzsmirigybetegség génjére (41,42).
Counsell és mtsai. (43) a CD-ben szenvedő betegek 14% -ában talált pajzsmirigy-diszfunkciót (3,7% hyperthyreosisban és 10,3% -ban hypothyreosisban). Pajzsmirigy-betegségben szenvedő betegekből (15/107) 11-nél már diagnosztizálták a pajzsmirigy betegségét a CD diagnosztizálásakor, hármat egyszerre diagnosztizáltak CD és pajzsmirigy betegségben, és csak egy betegnél alakult ki hypothyreosis 5 hónappal a CD diagnózisa után, és gluténmentes étrend bevezetése. Ugyanezek a szerzők az anti-tiroglobulin (11%) és az antithyreoperoxidase antitestek (15%) magas előfordulásáról számoltak be. Hasonlóképpen Velluzzi és mtsai. (44) magasabb antithyreoperoxidase antitestek előfordulását találták CD-s betegeknél a kontroll csoporthoz képest (29,7% vs. 9,6%).
A CD vizsgálatát olyan tipikus tünetekkel járó betegeknél kell elvégezni, mint krónikus hasmenés, steatorrhoea, hasi duzzanat, hányinger, felszívódási zavar, vérszegénység és fogyás. Figyelembe kell venni olyan atipikus extra intesztinális tünetek esetén is: dermatitis herpetiformis, visszatérő szájüregi fekélyek, perifériás neuropathia, memóriavesztés, ataxia, fogzománc-hibák, arthralgia, osteoporosis és meddőség (45). A szkennelés szerológiai vizsgálatokkal végezhető anti-endomysium Ig-A (EMA) (46), anti-transzglutamináz Ig-A és anti-gliadin Ig-A antitestekkel (47). Az első kettő érzékenyebb. Hamis negatív eredmények fordulhatnak elő Ig-A hiány esetén, általában CD-vel társítva. Ilyen esetekben az Ig-G antitestek titerének mérése alternatív megoldás (48). Sőt, magas klinikai gyanú esetén a proximális vékonybél biopsziáját kell elvégezni, mivel ez a módszer a CD diagnosztizálásának arany-standardja (9).
A CD-vel rendelkező betegek azonosítása és kezelése számos előnnyel jár, mivel csökkenti az olyan szövődményeket, mint a felszívódási zavar, az alultápláltság, a meddőség, az oszteoporózis és a lymphoma (45,49). A megfelelő kezelés emellett javítja a kapcsolódó betegségek, például a hypothyreosis (50) és az osteoporosis (51) által használt gyógyszerek felszívódását. A CD kezelésének és kontrolljának hatása az autoimmun pajzsmirigybetegségek kialakulásának kockázatára azonban továbbra is bizonytalan. Ventura és mtsai. (52) megállapította, hogy az autoimmun pajzsmirigybetegséghez és a cukorbetegséghez társuló antitestek általában eltűnnek a gluténmentes étrend bevezetésével. Sőt, Mainardi et al. (53) nem talált összefüggést a pajzsmirigy antitestek jelenléte és a CD kezelése között. Bár az adatok még mindig ellentmondásosak, ésszerűnek tűnik úgy gondolni, hogy a gluténmentes étrendet korán kell elkezdeni, mielőtt más autoimmun rendellenességek létrejönnének (9).
Laktóz intolerancia
A laktóz-intolerancia előfordulása a kaukázusiaknál eltér az irodalomban, a lakosság 7% -ról 20% -ra. A laktáz enzim hiánya elsődleges (autoszomális recesszív) vagy másodlagos lehet a gyomor-bél traktus rendellenességei, például CD miatt. A tünetek a vastagbélben történő laktóz erjedéséből származnak, beleértve a hasi fájdalmat, émelygést, hányást, hasmenést, székrekedést és súlycsökkenést (54). Muñoz-Torres et al. (55) a levothyroxin malabszorpciójának eseteiről számolt be, amely laktóz-intoleranciával társult egy 55 éves, primer hypothyreosisban szenvedő és tartósan magas TSH-szinttel rendelkező nőnél, annak ellenére, hogy a levothyroxint (900 µcg-ig) és a trijód-tironinnal kezelték. Enyhe gyomor-bélrendszeri tünetei voltak, 8 éven át szórványos hasmenési epizódokkal. Kórházba kerülése után a beteg intravénás levotiroxint kapott a pajzsmirigyhormonok normalizálásával. Annak ellenére, hogy oligótünetmentes, laktóz-intoleranciát diagnosztizáltak nála, és laktózmentes étrendet vezettek be. 3 hónap elteltével a páciens normalizálta a pajzsmirigy működését.
Bél reszekció
Az elmúlt években a bariatrikus műtétet nagyszámú elhízott beteg kereste meg, különösen a laparoszkópos technikák kifejlesztése után. Néhány tanulmány kimutatta, hogy a bariatrikus eljárások és a jejunostomia módosíthatják a gyógyszerek felszívódását, beleértve a levothyroxint is (54). A rendelkezésre álló adatok azonban továbbra is ellentmondásosak. Rubio és mtsai. (56) kimutatták, hogy azoknál a betegeknél, akiknél gyomor bypass kerül Roux-Y technikával, a levotiroxin felszívódása késik, de nem csökken. Így a mai napig a legmegfelelőbb megközelítés a műtét utáni egyéni dózismódosítás (57).
A levotiroxin felszívódása más bélrezekciós eljárások után is előfordulhat (a rövid bél szindróma részeként), és egyes betegeknél nagyobb adag pajzsmirigyhormonra lehet szükség. De nincs közvetlen kapcsolat a bél megőrzött része és a levotiroxin felszívódott dózisa között (58).
Egyéb okok
Az irodalomban kevés adat található arról, hogy a nem specifikus gyulladásos betegségek és a bélparaziták negatív hatással vannak a levotiroxin (59-61) felszívódására. Radaeli és Diehl (59) egy 57 éves páciens esetéről számolt be, akinek a pajzsmirigy-alulműködésének kórtörténete az elmúlt 6 évben jól kontrollálható volt, levotiroxin rendszeres alkalmazásával. Ezután a páciens fáradtságot, myalgiát, görcsöket, diszpepsziát és hasmenést kezdett mutatni, és a vérvizsgálatok enyhe vérszegénységet és szérum TSH-t mutattak> 100 mUI/ml-nél, annak ellenére, hogy jól betartották a kezelést. A parazitológiai székletvizsgálat kimutatta a Giardia lamblia jelenlétét, és a kezelés után megfelelő pajzsmirigyhormonszintet sikerült elérni.
Következtetések
Az egyes gyomor-bélrendszeri betegségek prevalenciája nő az autoimmun pajzsmirigy diszfunkcióban szenvedő betegeknél. Ha jelen vannak, az emésztőrendszer ezen rendellenességei felelősek lehetnek a levotiroxin nagyobb dózisainak szükségességéért és/vagy a hypothyreosis csökkentésének nehézségeiért. Valójában azoknál a betegeknél, ahol a gyomor-bélrendszeri betegség oligó tünetmentes vagy csendes, a levotiroxin malabszorpciója lehet az első tünet. Ha a rossz betartást oki tényezőként kizárják, meg kell vizsgálni a pajzsmirigyhormon felszívódásának okait. Ezekben az esetekben a lisztérzékenységet, atrófiás gyomorhurutot, Helicobacter pylori fertőzést, laktóz-intoleranciát, rövid bél szindrómát, gyulladásos bélbetegségeket és parazita fertőzéseket kell differenciáldiagnózisnak tekinteni. Ezeknek a patológiáknak a megfelelő kezelése ezután javíthatja a hypothyreosis kontrollját és javíthatja a beteg életminőségét.
Köszönetnyilvánítás
Közzététel: A szerzők nem jelentenek összeférhetetlenséget.
- A felső gasztrointesztinális traktus betegségeiben szenvedő gyermekeknél nagyobb eséllyel alakul ki táplálkozás
- Teljes szöveg Jelenlegi ismeretek a pikkelysömörről és az autoimmun betegségekről PTT
- A fruktóz-szorbit lenyelése emésztőrendszeri tüneteket vált ki étkezési rendellenességekben szenvedő betegeknél
- A gasztrointesztinális traktus gombás betegségei - Oxford Medicine
- 10% lignocellulózt tartalmazó „hígított” étrend hatása a gyomor-bél traktusra, a bélre